निमोनिया का इलाज कैसे करें
लेखक:
Monica Porter
निर्माण की तारीख:
20 जुलूस 2021
डेट अपडेट करें:
17 मई 2024

विषय
- चरणों
- विधि 1 निमोनिया का इलाज करें
- विधि 2 निमोनिया को रोकें
- विधि 3 समुदाय-प्राप्त निमोनिया को समझना
- विधि 4 नोसोकोमियल निमोनिया को समझना
निमोनिया एक कम श्वसन संक्रमण है जो फेफड़ों के ऊतकों को प्रभावित करता है। यह रोग फ्रांस में संक्रामक रोगों से मृत्यु का प्रमुख कारण है। जबकि सौम्य निमोनिया एंटीबायोटिक दवाओं और आराम के साथ घर पर ठीक किया जा सकता है, और अधिक गंभीर मामलों में अस्पताल में इलाज किया जाना चाहिए। सबसे गंभीर मामलों में, एंटीबायोटिक दवाओं को अंतःशिरा रूप से दिया जाता है और रोगी को इंटुबैटिव किया जाता है और कृत्रिम श्वसन के तहत रखा जाता है। निमोनिया एक विकृति को हल्के में लेने के अलावा सब कुछ है, यह अकेले नहीं जाएगा।
चरणों
विधि 1 निमोनिया का इलाज करें
-

हल्के मामलों से सावधान रहें। अपने चिकित्सक से तत्काल अनुवर्ती प्राप्त करें जो आउट पेशेंट उपचार लिखेंगे। यदि यह निमोनिया एक बच्चे को प्रभावित करता है, तो डॉक्टर गंभीरता का न्याय करेगा और यदि आवश्यक हो, तो उसे अस्पताल में भर्ती कराया जा सकता है। आपका डॉक्टर एक एंटीबायोटिक उपचार के साथ शुरू करेगा और आपको आराम करने की सलाह देगा, क्योंकि आराम उपचार का एक घटक है। यह आपको बताएगा कि आप स्कूल जा सकते हैं या नहीं। इस तरह के मामले में 8 से 10 दिनों के भीतर हीलिंग होती है।- कुछ निमोनिया अत्यधिक संक्रामक होते हैं, जबकि अन्य रोगजनक तनाव और पर्यावरणीय स्थितियों के आधार पर लगभग गैर-संक्रमणीय होते हैं। एक बार जब स्पष्ट रूप से निदान किया जाता है, तो आपका डॉक्टर आपको संक्रामकता की अपनी डिग्री और बीमारी को प्रसारित करने की अवधि के बारे में सलाह देगा।
- यदि उपचार अच्छी तरह से अनुकूलित है, तो आपको 48 घंटों के भीतर बहुत स्पष्ट सुधार दिखाई देगा। तापमान में तेजी से गिरावट आनी चाहिए और आपको ताकत हासिल करनी चाहिए।
- विशेष मामलों को छोड़कर और सामान्य स्वच्छता और प्रोफिलैक्सिस उपायों के अलावा, बीमार व्यक्ति को छूने के बाद पूरी तरह से कीटाणुशोधन करना आवश्यक नहीं है। रोगजनक कीटाणु मानव शरीर के बाहर केवल कुछ समय रहते हैं। इसके अलावा रोगी द्वारा छुआ वस्तुओं का एक साधारण धोने के लिए पर्याप्त है।
-
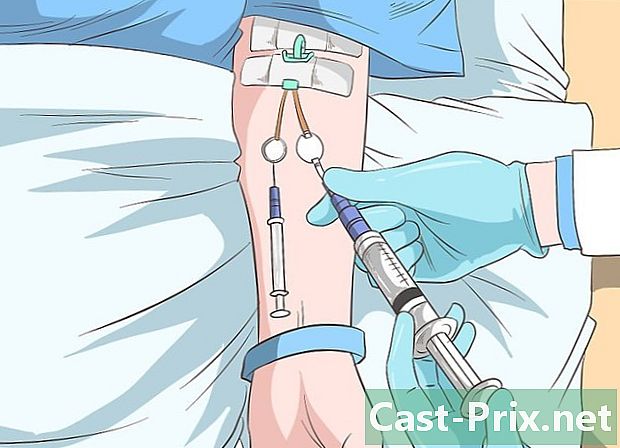
अधिक उन्नत चरण निमोनिया के मामले में क्या करना है, जानिए। इस मामले में, साँस लेने में कठिनाई होती है जिसे रक्त के ऑक्सीजन संतृप्ति को बनाए रखने के लिए सहायता की आवश्यकता होती है। इन रोगियों को अक्सर तेज बुखार और थकान होती है। यदि आप इस मामले में हैं, तो आपको इस श्वसन सहायता और अंतःशिरा (IV) एंटीबायोटिक उपचार प्राप्त करने के लिए अस्पताल में भर्ती होना चाहिए। उपचार की प्रकृति आउट पेशेंट के समान होगी, अंतर यह है कि एंटीबायोटिक को अंतःशिरा रूप से प्रशासित किया जाएगा ताकि यह अधिक तेज़ी से प्रभावी हो।- यदि बुखार 48 घंटों के भीतर गिरता है, तो ड्रिप उपचार को मुहरों से बदल दिया जाएगा, आपने उपचार के लिए अच्छी प्रतिक्रिया दी होगी।
- एक बार बुखार गिर जाने के बाद, उपचार महान गुरुत्वाकर्षण के बिना एक निमोनिया का क्लासिक बन जाता है, इस बीमारी का चरण मध्यम से सौम्य से गुजरता है।
-

गंभीर निमोनिया होने की स्थिति में तुरंत इलाज कराएं। सभी मामलों में, श्वसन संकट का एक लक्षण है, जिसके लिए आपातकालीन अस्पताल देखभाल की आवश्यकता होती है। रोगी को इंटुबैट किया जाता है और कृत्रिम श्वासयंत्र पर रखा जाता है। अस्पताल में भर्ती होने के पहले चरण में, रोगी को गहन चिकित्सा इकाई में भर्ती किया जाता है।- बेशक, जलसेक द्वारा एंटीबायोटिक दवाओं के साथ उपचार स्थापित किया गया है। सेप्टिक शॉक के मामले में, यहां तक कि अधिक उन्नत चरण में, रक्तचाप गिरता है, यही कारण है कि विशेष रूप से वैसोकॉन्स्ट्रिक्टर तरल पदार्थ प्रशासित होते हैं, जो नसों को संकीर्ण करेंगे और रक्तचाप को बढ़ाएंगे।
- आपके संक्रमण की गंभीरता और एक सकारात्मक विकास के आधार पर, आपको सेवा बदल दी जाएगी, लेकिन आप अभी भी उपचार के अधीन होंगे। अस्पताल में भर्ती होने की अवधि बहुत लंबी नहीं होनी चाहिए, यह आपके निमोनिया की गंभीरता और उपचार के तुरंत जवाब देने की आपकी क्षमता पर निर्भर करता है।
- कुछ मामलों में, इंटुबैषेण और कृत्रिम श्वासयंत्र आवश्यक नहीं है। श्वास एक "दो-स्तरीय दबाव धौंकनी" (बीआईपीएपी) नामक उपकरण द्वारा प्रदान किया जाता है, प्रत्येक श्वास समय के साथ दबाव बदलता है, समाप्ति के रूप में प्रेरणा। ये BIPAP उपकरण एक गैर-इनवेसिव समाधान हैं, लेकिन सभी मामलों में उपयुक्त नहीं हैं, इनका उपयोग स्लीप एपनिया के उपचार में भी किया जाता है।
-

सही एंटीबायोटिक लें। निमोनिया से लड़ने के लिए एंटीबायोटिक्स की सीमा व्यापक है, इसलिए आपका डॉक्टर आपको वह देगा जो आपकी विकृति के लिए सबसे अच्छा है। क्लासिक निमोनिया के लिए, ध्यान दें कि एज़िथ्रोमाइसिन या डॉक्सीसाइक्लिन अक्सर एमोक्सिसिलिन, क्लैवुलैनिक एसिड, एम्पीसिलीन, सीफ्लोर या सेफोटेक्साइम से जुड़े होते हैं। निर्धारित खुराक रोगी की उम्र, मामले की गंभीरता (संस्कृतियों द्वारा निर्धारित) और इस या उस एंटीबायोटिक के लिए आपकी संभावित एलर्जी पर निर्भर करेगी।- यह भी संभव है कि आपका डॉक्टर केवल एक एंटीबायोटिक निर्धारित करता है, लेकिन क्विनोलोन परिवार के उदाहरण के लिए, जैसे कि लेवोफ्लॉक्सासिन या मोक्सीफ्लोक्सासिन के लिए बहुत लक्षित है। क्विनोलोन बच्चों को कभी निर्धारित नहीं किया जाता है।
- निमोनिया के हल्के से हल्के में, आपका डॉक्टर सीफ्रीट्रैक्सोन सोडियम IV और मौखिक दवाएं लिख सकता है।
- इस उपचार के लिए कुछ दिनों के लिए अभ्यासकर्ता के करीबी अनुवर्ती की आवश्यकता होती है, यदि आवश्यक हो, लक्षणों के विकास के अनुसार, उसके नुस्खे को संशोधित करें।
-

अपने nosocomial निमोनिया (HAP) का इलाज करें। सामान्य तौर पर, जिन रोगियों ने अस्पताल-अधिग्रहित निमोनिया (पीएएच) प्राप्त किया है वे ऐसे लोग हैं जिन्हें स्वास्थ्य समस्या है।यही कारण है कि उनके उपचार अलग-अलग होते हैं, लेकिन हमेशा नहीं, उन लोगों से जो आमतौर पर समुदाय-आधारित निमोनिया (सीएपी) वाले लोगों के लिए निर्धारित होते हैं। नोसोकोमियल निमोनिया के कई मूल हैं, इसलिए व्यवसायी जो आपको देखता है, वह पता लगाएगा कि कौन सा रोगज़नक आपको प्रभावित कर रहा है। परीक्षाओं के परिणामों के आधार पर, वह आपको ठीक करने में सक्षम एंटीबायोटिक्स लिखेगा। यहाँ कुछ निर्धारित उपचार दिए गए हैं:- एक संक्रमण के लिए क्लेबसिएला निमोनिया या एस्केरिचिया कोलाई, एक IV एंटीबायोटिक, जैसे कि सीफेटाजाइम या सीफ्रीट्रैक्सोन,
- एक संक्रमण के लिए स्यूडोमोनासएक IV एंटीबायोटिक, जैसे कि इनेमिपेम, पिपेरेसिलिन या सेफ़ाइम,
- एक MRSA संक्रमण (मेथिसिलिन प्रतिरोधी स्टैफिलोकोकस ऑरियस) के लिए, एक IV एंटीबायोटिक, जैसे वैनकोमाइसिन,
- कवक निमोनिया के लिए, एक IV एंटीबायोटिक, जैसे कि एम्फ़ोटेरिसिन बी या फ्लुकोनाज़ोल,
- एक ग्लाइकोपेप्टाइड-रोधी एंटरोकोकी (ईआरजी) के लिए, सीफेट्रोलाइन (एंटीबायोटिक) IV के साथ उपचार।
विधि 2 निमोनिया को रोकें
-

फ्लू के खिलाफ टीका लगवाएं। निमोनिया एक बुरी तरह से उपचारित फ्लू से आ सकता है जो कि पतित हो गया है। यही कारण है कि यह सिफारिश की जाती है कि कुछ लोगों को हर साल इस बीमारी के खिलाफ टीका लगाया जाता है, उपभेद साल-दर-साल भिन्न होते हैं। फ्लू से बचाव करते हुए, आप अपने आप को संभावित निमोनिया से भी बचा सकते हैं।- छह महीने से कम उम्र के शिशुओं को छोड़कर सभी को इन्फ्लुएंजा का टीका दिया जा सकता है।
- दो से कम उम्र के बच्चों के लिए, एक विशिष्ट टीका है, साथ ही दो से पांच साल के बच्चों के लिए भी। यह एक वैक्सीन है जो केवल उन्हीं को दी जाती है जिन्हें निमोनिया होने का खतरा है। महामारी की स्थिति में, नर्सरी में भाग लेने वाले बच्चों को टीका लगाया जाएगा।
- निम्नलिखित वैक्सीन के लिए पात्र हैं: जिन व्यक्तियों में स्प्लेनेक्टोमी हुआ है, वे 65 वर्ष से अधिक आयु के हैं, जो फेफड़े के पैथोलॉजी से पीड़ित हैं, जैसे अस्थमा या क्रॉनिक ऑब्सट्रक्टिव पल्मोनरी डिजीज, और सिकल सेल एनीमिया से पीड़ित हैं।
-

अपने हाथ अक्सर धोएं। यदि आप निमोनिया होने से बचना चाहते हैं, तो अपने हाथों को नियमित रूप से धोना सबसे अच्छा है और अपनी उंगलियों को अपने मुंह या नाक में डालने से बचें। यदि आपके पास निमोनिया के साथ कोई है, तो स्पष्ट रहें और जब आप छोड़ दें तो अपने हाथों को अच्छी तरह से धो लें। चलो इसे दोहराते हैं: यह बहुत महत्वपूर्ण है, यहां तक कि साफ हाथों से भी, अपने मुंह या अपनी नाक को छूने के लिए नहीं, कीटाणुओं को अपने उच्च तरीकों से प्रेषित किया जाता है। हैंडवाशिंग ऑपरेशन में कुछ सर्जिकल है।- अपने हाथों को नल के नीचे अच्छी तरह से गीला करें।
- जीवाणुरोधी साबुन की एक अच्छी खुराक लें और अपने हाथों को अच्छी तरह से और अच्छी तरह से रगड़ें। उंगलियों के बीच, नाखूनों के नीचे, नायलॉन ब्रश के साथ अच्छी तरह से रगड़ें।
- लगभग बीस सेकंड के लिए अपने हाथों को अच्छी तरह से रगड़ें। अपने सिर में गिनने और सुरक्षा मार्जिन लेने के लिए स्वतंत्र महसूस करें।
- गर्म पानी की एक चाल के तहत अपने हाथों को अच्छी तरह से कुल्ला, बाद वाले साबुन और रोगजनक कीटाणुओं को बेहतर तरीके से समाप्त करें।
- एक तौलिया के साथ अपने हाथों को सूखा लें जो पहले से उपयोग नहीं किया गया है।
-

अपना ख्याल रखना। यह एक ट्रिस्म हो सकता है, लेकिन निमोनिया होने से बचने का सबसे अच्छा तरीका आकार में रहना है। इसका मतलब है कि आपको शारीरिक और मानसिक रूप से अच्छे आकार में रहना होगा। पर्याप्त और संतुलित तरीके से खाएं, नियमित व्यायाम करें और रात को अच्छी नींद लें। तो आपका इम्यून सिस्टम अपना काम ठीक से करता है, यानी यह उस समय के अधिकांश रोगजनकों से आपकी बहुत रक्षा करता है।- कुछ लोग सोचते हैं कि आप कम नींद के साथ अच्छे आकार में रह सकते हैं। इसमें, उसे गलत माना जाता है, क्योंकि कई अध्ययनों से पता चला है कि विशेष रूप से गहरी नींद, प्रतिरक्षा प्रणाली पर सकारात्मक प्रभाव डालती है। यह नींद गुणवत्ता और मात्रा में पर्याप्त होनी चाहिए, अर्थात् दूध देने के 7 से 8 घंटे की नींद।
-

विटामिन और ट्रेस तत्वों के बारे में सोचें। यदि आप थका हुआ महसूस करते हैं, तो आप चिकित्सकीय देखरेख, विटामिन या ट्रेस तत्वों की खुराक भी ले सकते हैं। निमोनिया को ठीक करने के लिए, विटामिन सी के बारे में सोचें, इसे प्रति दिन 1,000 से 2,000 मिलीग्राम तक लें। यह विटामिन खट्टे फलों (संतरे, अंगूर ...), ब्रोकोली, तरबूज और कई अन्य फलों और सब्जियों में बहुत मौजूद है।- यदि आपको लगता है कि आप ठंड को पकड़ रहे हैं, जो चरम मामलों में निमोनिया में बदल सकता है, तो जिंक लेने पर विचार करें। ठंडा करने के पहले लक्षणों पर, 150 मिलीग्राम जस्ता दिन में तीन बार लें।
-
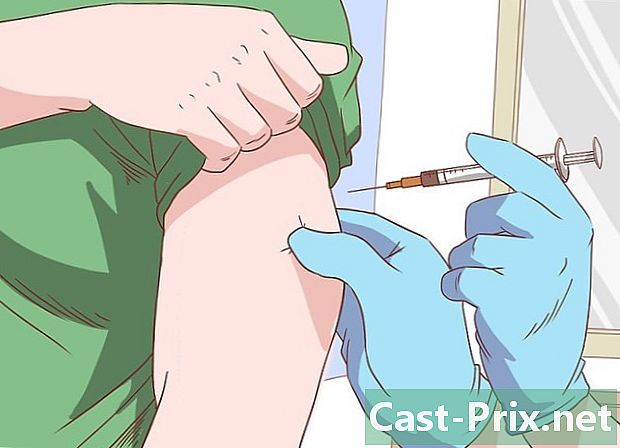
निमोनिया के खिलाफ टीका लगवाएं। यदि आपकी प्रतिरक्षा में कमी है तो यह लगभग अनिवार्य है। यदि इन्फ्लूएंजा का टीका आम हो गया है और यह एक विज्ञापन अभियान का विषय है, तो निमोनिया के खिलाफ केवल कुछ विशेष मामलों में ही निर्धारित किया जाता है। 18 से 65 वर्ष की आयु के बीच, यदि आपको कोई विशेष स्वास्थ्य समस्या नहीं है, तो आपके पास टीका लगवाने का कोई कारण नहीं है। हालांकि, यह बुजुर्गों, कमजोर प्रतिरक्षा प्रणाली वाले लोगों, भारी धूम्रपान करने वालों और भारी शराब पीने वालों और अंत में बीमारी, चोट या सर्जरी के परिणामस्वरूप होने वाले लोगों के लिए अनुशंसित है।- आज बाजार में दो प्रमुख टीके हैं: न्यूमोकोकल संयुग्मित पॉलीसैकराइड वैक्सीन (13-वेलेंटाइन, adsorbed) जो कि इसके नाम से पता चलता है, 13 बैक्टीरिया और 23-वैलेंट न्यूमोकोकस पॉलीसैकराइड वैक्सीन से बचाता है जो 23 उपभेदों से बचाता है।
- ऐसा नहीं है क्योंकि आपको निमोनिया के खिलाफ टीका लगाया जाएगा कि आप इसे पकड़ नहीं पाएंगे, लेकिन यह बिना टीका के बहुत कम गंभीर होगा। बेशक, आप इसे पकड़ने के जोखिम को गंभीरता से कम करते हैं।
विधि 3 समुदाय-प्राप्त निमोनिया को समझना
-
विभिन्न प्रकार के निमोनिया को जानें। दो मूल हैं और इसलिए उपचार अलग हैं। सबसे पहले, समुदाय-अधिग्रहित निमोनिया (सीएपी) और अस्पताल-अधिग्रहित निमोनिया (पीएएच) है, जिसे नोसोकोमियाल्स के रूप में जाना जाता है, जिसे बाद में चर्चा की जाएगी। पीएसी, जैसे पीएएच, या तो वायरल या बैक्टीरियल हैं।- जैसा कि नाम से पता चलता है, समुदाय-प्राप्त निमोनिया रोजमर्रा की जिंदगी में हर किसी के साथ अनुबंध करता है। यह विशेष रूप से बुजुर्गों, छोटे बच्चे, मधुमेह, उन लोगों में खतरनाक है जिनके पास प्रतिरक्षा प्रणाली की कमी है (एचआईवी, कीमोथेरेपी उपचार) या जो कॉर्टिकोस्टेरॉइड लेते हैं। यह निमोनिया घर पर इलाज के लिए काफी हल्का हो सकता है, लेकिन इससे आईसीयू अस्पताल में भर्ती भी हो सकता है, कभी-कभी मरीज की मौत भी हो सकती है।
-

जानिए, निमोनिया के लक्षणों को कैसे पहचाना जाए। रोग के मूल और रोग के चरण के आधार पर ये लक्षण मध्यम या गंभीर हो सकते हैं। यदि आप अपने घर या किसी अन्य व्यक्ति में निम्नलिखित लक्षणों को नोटिस करते हैं, तो डॉक्टर से संपर्क करना या अस्पताल जाना जरूरी है। आप जितनी देर प्रतीक्षा करेंगे, परिणाम उतने ही गंभीर होंगे। लक्षण इस प्रकार हैं, हालांकि सभी निमोनिया के नहीं हैं:- एक उत्पादक खांसी,
- एक बिन बुलाए बलगम, गाढ़ा, हरा या पीला, कभी-कभी खून के साथ,
- गहरी सांस के दौरान छाती में दर्द,
- बुखार हमेशा 38 ° C से अधिक होता है, अधिक बार 38.5 और 39 ° C के बीच,
- ठंड लगना या अनियंत्रित झटके,
- लोगों के अनुसार अधिक या कम चिह्नित पुताई,
- तेजी से साँस लेना, विशेष रूप से बच्चों में,
- फुफ्फुसीय परिसंचरण में ऑक्सीजन संतृप्ति में गिरावट।
-

पीएसी के लिए निदान प्राप्त करें। आपका डॉक्टर आपकी जांच करेगा और अंतर पूछने के लिए आपसे सवाल पूछेगा। यदि वह आवश्यक समझता है, तो हालत की गंभीरता को मापने के लिए उसकी छाती का एक्स-रे करवाया जाएगा। स्लाइड पर, सभी प्रभावित क्षेत्र सफेद रंग में दिखाई देंगे, जहां फेफड़े अंधेरे दिखाई देंगे। एक फुफ्फुस बहाव संभवतः प्रभावित क्षेत्रों में से एक के पास स्थित हो सकता है।- सौम्य निमोनिया के लिए, रक्त परीक्षण की आवश्यकता नहीं है। यदि मामला अधिक गंभीर है, तो विभिन्न विश्लेषण किए जाएंगे, जैसे कि पूरी तरह से रक्त परीक्षण, एक पूर्ण चयापचय पैनल, बलगम और विभिन्न संस्कृतियों का विश्लेषण।
-

तुरंत इलाज कराएं। यहां तक कि अगर आप पहले से ही निमोनिया के लिए इलाज कर रहे हैं, अगर आप नोटिस करते हैं कि आपके लक्षण खराब हो रहे हैं, तो आपको डॉक्टर को बुलाकर या आपातकालीन कमरे में जाकर जल्दी से कार्य करना होगा। यदि परामर्श करने में देरी न करें:- आप भ्रमित हो जाते हैं (समय की धारणा का नुकसान, स्थानों या लोगों की गैर-मान्यता),
- आपके पास मतली है जो आपको अपने एंटीबायोटिक उपचार लेने से रोकती है,
- आपका रक्तचाप कम हो जाता है,
- आपकी सांस बहुत तेज है,
- आप सामान्य रूप से सांस नहीं लेते हैं,
- आपके शरीर का तापमान 39 ° C से अधिक है,
- आपके शरीर का तापमान इसके विपरीत बहुत कम है।
विधि 4 नोसोकोमियल निमोनिया को समझना
-

अस्पताल से प्राप्त निमोनिया (PAH) के बारे में अधिक जानें। "नोसोकोमियल" भी कहा जाता है, यह एक विकृति है जो अस्पताल में भर्ती होने के दौरान निमोनिया के अलावा अन्य कारणों से रोगियों को विकसित करता है। यह एक पैथोलॉजी है जिसे चिकित्सा पेशे ने बहुत गंभीरता से लिया है, क्योंकि रुग्णता की दर उच्च है। यह पुनर्संयोजन का एक उच्च प्रतिशत का प्रतिनिधित्व करता है और उन रोगियों को प्रभावित करता है जो कई कारणों से अस्पताल में आए हैं, एक साधारण ऑपरेशन से एक संक्रमण के उपचार के लिए, एक पुरानी बीमारी की देखभाल के लिए। नोसोकोमियल निमोनिया सेप्टीसीमिया, एक या अधिक अंगों की विफलता ... और कभी-कभी मौत हो सकती है।- नोसोकोमियल निमोनिया के लक्षण पहले देखे गए निमोनिया से अलग नहीं होते हैं कि रोगजनक समान या लगभग इतने ही हैं।
-

पता है कि नोसोकोमियल निमोनिया प्राप्त करने के जोखिम। यदि सीएपी-प्रकार निमोनिया कहीं भी अनुबंध कर सकता है, तो नोसोकोमियल निमोनिया, जैसा कि इसके नाम से पता चलता है, केवल अस्पताल संरचनाओं में पकड़ा जाता है। कुछ रोगियों को अपने स्वास्थ्य के कारण दूसरों की तुलना में अधिक जोखिम होता है, भले ही कोई और, सामान्य अच्छे स्वास्थ्य में, इसे पकड़ सकता है। इन जोखिम कारकों में शामिल हैं:- गहन देखभाल में,
- 48 घंटे से अधिक समय तक श्वसन सहायता में रहने का तथ्य,
- अस्पताल में एक विस्तारित प्रवास (क्लासिक कमरा या गहन देखभाल इकाई),
- एक गंभीर अवसरवादी बीमारी के लिए अस्पताल में भर्ती किया जा रहा है, इसलिए एक अंतर्निहित विकृति विज्ञान के साथ,
- दिल, गुर्दे या यकृत की विफलता, सीओपीडी (पुरानी प्रतिरोधी फेफड़े की बीमारी) या मधुमेह है।
-
नोसोकोमियल निमोनिया की उत्पत्ति को समझें। इस तरह की विकृति एक ऑपरेशन के बाद ढह फेफड़ों को बचाने के लिए या दर्द से बाधित गहरी साँस लेने में सुधार करने के लिए हो सकती है। यद्यपि चिकित्सा कर्मचारी बहुत चौकस हैं, रोगज़नक़ों का प्रसार उनके माध्यम से होता है, यह उस मामले में कहना है जहां यह सही एसेपीस (हाथ, कपड़े, वस्तु, उपकरण) का अभ्यास नहीं करता है। इस संबंध में, श्वसन सहायता वाले रोगियों, जिन्हें कैथीटेराइज या इंटुबैट किया गया है, वे दूसरों की तुलना में अधिक जोखिम वाले होते हैं। -

नोसोकोमियल निमोनिया होने से बचें। व्यक्तिगत रूप से, आप कुछ भी नहीं कर सकते हैं, लेकिन अस्पताल के कर्मचारी इस समस्या से अवगत हैं। इस संदूषण को सीमित करने के लिए, वे स्पष्ट रूप से इस तरह के एक मामले में सिफारिश की गई अपैसिस की सभी सावधानियों को लागू करते हैं। स्पष्ट रूप से चिंता करने वाले उपकरण का उपयोग रोगी की सांस लेने की सुविधा के लिए किया जाता है, जैसे कृत्रिम श्वासयंत्र या प्रोत्साहन स्पाइरोमीटर। वे यह भी सुनिश्चित करते हैं कि आप जितनी जल्दी हो सके श्वास सहायता से बाहर निकल जाएं और जब भी संभव हो, वे जल्दी से अपने अस्पताल के निर्वहन वाउचर पर हस्ताक्षर करें।